Pour sa 4ᵉ édition, la Semaine nationale de la dénutrition revient en 2025 du 17 au 23 novembre. Cet événement de santé publique, prévu dans le Programme National Nutrition Santé (PNNS 4, 2019-2023), piloté par le Ministère des Solidarités et de la Santé, est organisé par le Collectif de lutte contre la Dénutrition.

La dénutrition, qu’est-ce que c’est ?
La dénutrition s’observe lorsque les apports nutritionnels sont inférieurs aux besoins de l’organisme. Les carences concernent en particulier l’apport en énergie, les protéines et les vitamines et minéraux.
Ses causes sont multiples, liées au vieillissement et à ses conséquences : problèmes dentaires, difficultés masticatoires, diminution de l’odorat, du goût, … L’environnement joue également un rôle, avec des difficultés organisationnelles pour la gestion du quotidien, que ce soit les courses ou la cuisine, un isolement, des difficultés matérielles, ….
Et contrairement aux idées reçues, le vieillissement augmente les besoins énergétiques, à cause d’un moins bon rendement métabolique.
Comme l’a bien défini Monique Ferry, chez la personne âgée, la dénutrition aggrave un état de fragilité. La personne âgée entre dans un cercle vicieux, qui va aggraver le pronostic de maladies sous-jacentes et augmenter le risque de décès :
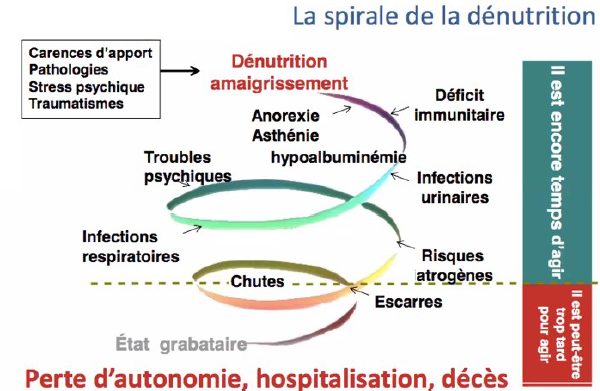
La dénutrition a trop souvent pour conséquence indirecte l’hospitalisation des personnes âgées : chute avec ou sans fracture, infections principalement.
Une maladie ou hospitalisation de la personne âgée, ou d’un de ses proches, sont des situations à risque qui méritent d’être surveillées. Il est, en effet, plus facile d’agir au début, dès les premiers signes, que lorsque la dénutrition est installée.
Qui est touché ? Quelques chiffres
La dénutrition touche 2 millions de personnes en France, dont :
- 30 % en moyenne des personnes âgées en EHPAD (270 000)
- 4 à 10 % des plus de 70 ans à domicile (400 000)
- 50 % des personnes âgées hospitalisées
- 40 % des malades Alzheimer
- 20 à 40 % des malades hospitalisés
- 40 % des patients atteints de cancer
- 1 enfant hospitalisé sur 10, dont 50 % ont moins de 3 ans
Diagnostic
Le diagnostic de la dénutrition chez une personne âgée de 70 ans et plus repose sur l’examen clinique qui doit permettre de repérer l’association d’au moins deux critères. Il faut au minimum 1 critère phénotypique, relatif à l’état physique de la personne, et au minimum 1 critère étiologique, c’est-à-dire lié à une cause possible de la dénutrition.
Les critères phénotypiques sont les suivants (1 seul critère suffit) :
- Perte de poids ≥ 5 % en 1 mois ou ≥ 10% en 6 mois ou ≥ 10 % par rapport au poids habituel avant le début de la maladie ;
- IMC (indice de masse corporelle) < 22 kg/m ² ;
- Sarcopénie confirmée par l’association d’une réduction de la force et de la masse musculaire.
Les critères étiologiques sont les suivants (1 seul critère suffit) :
- Réduction de la prise alimentaire ≥ 50% pendant plus d’une semaine ou toute réduction des apports pendant plus de deux semaines par rapport à la consommation habituelle ou aux besoins protéino-énergétiques.
- Absorption réduite (malabsorption/maldigestion).
- Situation d’agression (avec ou sans syndrome inflammatoire) : pathologie aiguë ou pathologie chronique évolutive ou pathologie maligne évolutive.
Comment agir ?
Il est important de surveiller le poids tous les mois, et de consulter un médecin rapidement : il pourra vous orienter vers un(e) diététicien(ne).
Lorsque la dénutrition est modérée, l’augmentation des apports énergétiques peut suffire, avec l’atteinte des apports recommandés.
Pour cela, il faut faire 4 repas par jour, en favorisant les protéines (viande, poisson, mais aussi œufs et laitages/fromages sous toutes leurs formes), les glucides (pain, pommes de terre, légumes secs, céréales), les matières grasses (huiles variées, beurre, crème), sans oublier les fruits pour leur richesse en vitamines, et les boissons (eau, thé, tisane) pour bien hydrater le corps.
Si la personne âgée est trop affaiblie, ou trop dénutrie, un enrichissement de l’alimentation, avec des aliments naturels, peut être envisagée. Le recours aux compléments nutritionnels, l’adaptation de la texture, peuvent parfois s’avérer nécessaires pour pallier une période difficile.
Une attention particulière doit être portée sur les possibilités d’approvisionnement : livraison de repas (CCAS, sociétés privées), recours à une aide-ménagère ou autre peuvent être utiles.
Le plaisir doit rester le maître mot avant tout !
Maintenir une activité physique, adaptée à ses possibilités, est également important pour favoriser le bien-être, améliorer la santé et préserver l’autonomie. Cela permet de maintenir les muscles et de diminuer le risque de chute.
En EHPAD
L’alimentation en EHPAD ou en livraison à domicile est régie par des textes en matière d’hygiène, mais également de grammages et de fréquences de services des différentes catégories d’aliments. Les repas, les menus, ne sont que trop rarement réfléchis dans l’objectif d’apporter du plaisir avant tout.
A cela s’ajoutent des contraintes budgétaires, des contraintes horaires pour le service des repas, avec des durées de jeûne nocturne qui dépassent souvent les douze heures.
Le personnel est souvent insuffisamment formé, trop peu nombreux pour assister dans des conditions optimales les plus fragiles.
Et trop souvent encore, les personnes âgées suivent des régimes dont l’utilité n’a pas fait ses preuves, mais qui sont un risque supplémentaire de dénutrition.
Il faudrait repenser l’alimentation de ces établissements dans sa globalité. Pour cela, l’accompagnement par un diététicien-nutritionniste, spécifiquement formé, vous permettra de proposer une alimentation de qualité.
En pratique
La dénutrition aggrave les maladies chroniques existantes, augmente la durée d’hospitalisation et le risque de décès.
Il convient donc d’agir vite, en identifiant précocement les patients à risques de dénutrition, mais aussi les conditions et les symptômes qui limitent la prise alimentaire, et de consulter rapidement un médecin ou un diététicien en cas de perte de poids.
Le poids doit être surveillé toutes les semaines. Il est important de veiller à avoir une alimentation équilibrée, riche en vitamines et minéraux, afin d’assurer le bon fonctionnement de l’organisme et du système immunitaire. Aucun aliment n’a prouvé de bénéfice particulier. Il convient simplement de respecter les recommandations du PNNS : manger varié et équilibré, et maintenir une activité physique autant que possible.

Chaque situation nécessite une prise en charge adaptée. N’hésitez pas à contacter un diététicien-nutritionniste, professionnel formé, qui saura vous aider à dépister, prévenir et prendre en charge la dénutrition, à domicile ou en EHPAD.
Sources :
- Stratégie de prise en charge en cas de dénutrition protéino-énergétique chez la personne âgée, HAS, avril 2007
- Spirale de la dénutrition, Nutrition de la Personne Agée, Monique Ferry
- Le guide nutrition des aidants pour les personnes âgées, PNNS, 2019
- Diagnostic de la dénutrition chez la personne âgée de plus de 70 ans
- Guide Grand Age et petit appétit
